Câncer de pele não-melanoma é o mais frequente no Brasil, e conta com inovações em imunoterapia. Veja quanto protetor solar devemos passar em cada parte do corpo para prevenir.
“Eu tive esse tumor por descuido a vida toda”, avalia Andrea Botto Nitrini, 40 anos, comentando seu diagnóstico do tipo de câncer que é o mais frequente no Brasil – embora nos índices mundiais apareça em 5º lugar em incidência: o câncer de pele não-melanoma. Segundo dados da Organização Mundial da Saúde (OMS), o câncer de pele não-melanoma tem no mundo 1,04 milhão de casos, ficando atrás dos tumores de pulmão e mama (ambos com 2,09 milhões de casos), colorretal (1,8 mi) e próstata (1,28 milhão).
No Brasil, esse tipo de câncer representa cerca de 30% de todos os tumores malignos registrados no país, conforme dados do Instituto Nacional de Câncer (Inca). Para 2018-2019 a estimativa é de 165.580 casos por ano no país – 85.170 homens e 80.140 mulheres. A boa notícia é que ele apresenta altos percentuais de cura quando é detectado e tratado precocemente, como fez Andrea.
Ela teve a seu favor o fato de se observar bastante e, por isso, logo percebeu quando apareceu uma mancha branca meio saltada em seu nariz, que não conseguia cobrir com maquiagem. “No começo a gente sempre pensa que logo vai sair”, comenta Andrea. Até mesmo o noivo, médico, acreditou que não seria nada. Depois de esperar por duas semanas sem que a mancha sumisse, o noivo deu o alerta de que seria melhor que ela procurasse um especialista.
Foi em uma consulta ao dermatologista, que analisou a mancha e fez a biópsia no mesmo dia, que descobriu seu diagnóstico de carcinoma basocelular. Logo a cirurgia foi marcada e o câncer retirado. Agora a paciente fará acompanhamento semestral por um período e controle das pintas.
Em uma dessas ironias da vida, como diz Andrea, há cinco anos ela trabalha com dermocosméticos e vende protetor solar; fazendo um balanço, concluiu que apenas há cerca de oito anos se cuida protegendo a pele e evitando abusar na exposição ao sol. “O médico explicou que o efeito dos raios solares na pele é acumulativo desde a infância. Eu nasci em São Paulo, capital, mas morei dos cinco aos 18 anos no interior. Sempre fui muito branca e amava tomar sol e ficar queimada. Cheguei a fazer várias sessões de bronzeamento para a formatura da faculdade”, confessa, lamentando não ter antes a noção de que o sol era tão prejudicial. “Sempre achei um exagero das pessoas. Hoje, depois do câncer de pele e trabalhando com isso, vejo que quase ninguém usa protetor, apesar de ser superimportante”.
Após a doença, ela procura alertar as pessoas para que se protejam e se usa como exemplo. “Falo para todo mundo que precisa se proteger, prestar atenção ao seu corpo e nunca subestimar nada que apareça – não precisa ficar neurótica, mas é importante se cuidar. Do mesmo jeito que os médicos falam para as mulheres se tocarem para o câncer de mama, tem que observar a pele, o corpo”.
Andrea está correta quando avalia que o tumor provavelmente se deve ao descuido com a proteção solar desde a infância. “Mais de 90% dos casos de câncer de pele são causados pela exposição aos raios ultravioleta do sol. Inúmeros estudos demonstram que tanto a exposição crônica diária à radiação ultravioleta (pequena quantidade de sol nas áreas expostas do corpo durante muitos anos de vida) quanto a exposição intensa e intermitente à radiação ultravioleta (episódios de exposição prolongada e desprotegida ao sol que levam a queimadura solar) estão diretamente relacionados ao aumento do risco de desenvolvimento de câncer de pele”, alerta o dermatologista e cirurgião dermatológico Elimar Gomes, coordenador do grupo de Dermatologia do Centro Oncológico da Beneficência Portuguesa de São Paulo, membro titular da Sociedade Brasileira de Dermatologia (SBD), da Sociedade Brasileira de Cirurgia Dermatológica (SBCD) e do Grupo Brasileiro de Melanoma (GBM).
O dermatologista informa que há estudos demonstrando a redução da incidência de câncer de pele com o uso de protetor solar e até mesmo de melanoma, o tipo de câncer de pele mais agressivo. Gomes é o atual coordenador nacional da campanha Dezembro Laranja, cujo objetivo é aumentar a conscientização sobre a doença para reduzir o número de casos. “O câncer de pele está visível para todos nós, então um maior conhecimento sobre a doença determina o diagnóstico precoce, que possibilita a cura na grande maioria dos casos. Pelo sexto ano consecutivo a SBD realiza a campanha para alertar a população sobre prevenção, diagnóstico e acesso ao tratamento da doença no Brasil”.
Segundo o Inca, o câncer de pele é mais comum em pessoas com mais de 40 anos, mas a constante exposição de jovens aos raios solares está fazendo diminuir a média de idade dos pacientes. Esse tumor é raro em crianças e negros, exceto os que já são portadores de doenças cutâneas; pessoas de pele clara, sensíveis à ação dos raios solares, com história pessoal ou familiar desse tipo de câncer ou com doenças cutâneas prévias são as mais atingidas.
Do diagnóstico ao tratamento
O oncologista Rafael Schmerling, membro do Comitê Científico do Instituto Vencer o Câncer (IVOC), explica que o primeiro passo quando há suspeita de câncer de pele é providenciar um diagnóstico bastante claro e completo. “É preciso fazer uma biópsia que envolva toda a pinta e também realizar a técnica de pesquisa do linfonodo sentinela, que vai avaliar gânglios próximos”, avalia. “Com essas informações, a próxima discussão será sobre a cirurgia definitiva e se existe tratamento complementar para a cirurgia. Em casos de pacientes que já têm gânglios comprometidos, avaliamos se vale a pena que sejam submetidos a tratamentos antes da cirurgia”.
Schmerling explica que essa decisão sobre tratamentos complementares antes ou depois da cirurgia é feita individualmente, oferecendo uma alternativa a mais para os pacientes no pré ou pós-cirúrgico. Especialmente pacientes que têm gânglios grosseiramente comprometidos, destaca o médico, com gânglios palpáveis, podem se beneficiar da neo adjuvância – terapia realizada antes do tratamento principal, estratégia que pode ser bastante promissora para reduzir o tumor e melhorar a chance de cura. O médico cita que atualmente há dados para uso de imunoterapia e terapia alvo e vários remédios vem sendo testados.
Imunoterapia muda história do melanoma
Um dos fundadores do IVOC, o oncologista Antonio Buzaid, ressalta a evolução da imunoterapia no tratamento de melanoma e em outros tumores. “A imunoterapia vem sendo estudada há muitos anos e temos grandes avanços. Na década de 1990 conseguíamos cura em torno de 5%”, recorda. Ele esclarece que por volta de 1995 tudo mudou com a descoberta de novos medicamentos que evitavam a pausa que é realizada pelo organismo para “esfriar” o sistema autoimune – com o sistema funcionando por mais tempo, estudos demonstraram que seria possível fazer regredir os tumores. “Nos tratamentos de câncer, o uso do anti CTLA-4 elevou os resultados, que ficavam em cerca de 5%, para 20%. Os estudos avançaram e ficaram focados no PDL1 – proteína que faz o linfócito T parar de funcionar e assim suprime o sistema imune”.
Os inibidores de checkpoint, medicamentos que impedem essa parada do sistema imune com o PDL1, promoveram outro avanço na história da doença. Buzaid diz que esse tratamento começou com melanoma e hoje é usado em dezenas de doenças. “Passamos do índice de 20% com anti CTLA-4 para 30% a 40% de evolução sem progressão, com pacientes bem por quase cinco anos, com os inibidores de checkpoint”.
Veja também: Entenda os avanços da imunoterapia
A professora aposentada Clio Matzenbacher de Moura, de 66 anos, foi uma das primeiras pacientes no Brasil a usar a imunoterapia Nivolumabe – começou há quatro anos, quando ainda estava em pesquisa clínica no Brasil, mas já era aprovado nos Estados Unidos e Europa. Ela descobriu seu tumor há dez anos, com uma pinta que apareceu do nada no lado esquerdo das costas. O cirurgião plástico logo diagnosticou melanoma e marcou a biópsia, que confirmou o diagnóstico. A cirurgia foi realizada em janeiro de 2010 e Clio fez acompanhamento com exames clínicos e de imagens por anos, sempre com resultados negativos.
Quando faltava um mês para completar cinco anos, descobriu um linfonodo na axila que estava se disseminando para outros locais. Ela passou por mais duas cirurgias e quimioterapia, que provocou bastante efeito colateral. Sem resolver, tentou primeiro um outro imunoterápico, que também não trouxe resultado positivo.
“Foi então que entrei na pesquisa clínica do Nivolumabe, que é uma benção”, comemora, depois de 105 aplicações de imunoterapia. “No começo sentia queimação e coceira, nada que uma bolsa de gelo não resolvesse. Às vezes sinto fadiga e frio nas extremidades do corpo, mas hoje tenho qualidade de vida, consigo fazer o que quero. Eu faço tudo normalmente e inclusive viajo ao exterior para visitar meus netos. Muitas vezes depois da aplicação, quando saio do hospital, vou ao supermercado fazer compras”.
Para Clio, sua vivência demonstrou que o câncer deixou de ser uma sentença de morte. “Eu me tornei mais forte e generosa e quero compartilhar com todos os benefícios que recebi. Essencial é ter fé, paciência, persistência, esperança e um médico que lhe dê confiança. A mente é tudo e sendo positiva o mundo fica mais fácil, alegre e feliz”.
Como se proteger do câncer de pele
Veja a seguir dicas do dermatologista Elimar Gomes.
Qual o FPS mínimo indicado tanto para crianças quanto para adultos para proteger a pele dos malefícios causados pela exposição solar em excesso?
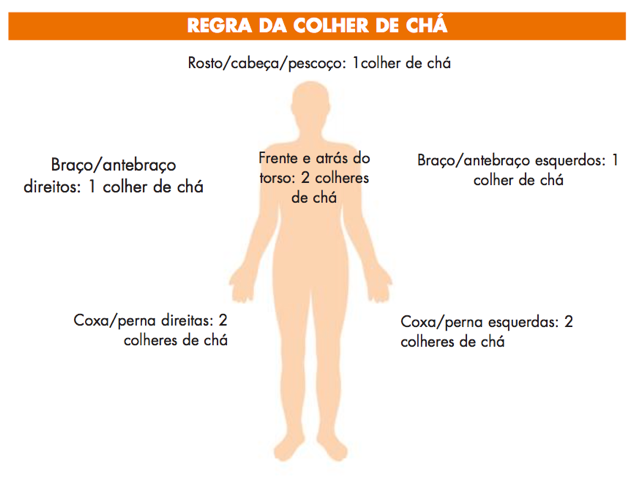
Atualmente, no Consenso Brasileiro de Fotoproteção, a Sociedade Brasileira de Dermatologia (SBD) recomenda o uso de protetores solares de FPS mínimo de 30. Para atingir a proteção solar descrita na embalagem do produto é necessário aplicar 2g/cm2 do produto na superfície da pele. Protetores solares com fatores de proteção mais altos são significativamente mais eficientes na proteção contra os raios solares.
Como o protetor solar deve ser utilizado em termos de quantidade a ser passada na pele e frequência de uso (a cada 3 horas ou depois que entrar na água, por exemplo)?
A primeira aplicação do produto é fundamental e deve ser feita com maior atenção e cuidado, pelo menos 15 minutos antes da exposição solar. Recomenda-se, de maneira geral, a reaplicação dos fotoprotetores a cada 2 horas ou após períodos de imersão. A quantidade a ser aplicada deve ser observada, recomendando uma das duas alternativas abaixo:
Aplicação de duas camadas. Para aumentar a quantidade a ser aplicada pode-se orientar a aplicação do protetor solar da forma que o usuário está habituado, mas solicitar uma imediata reaplicação.