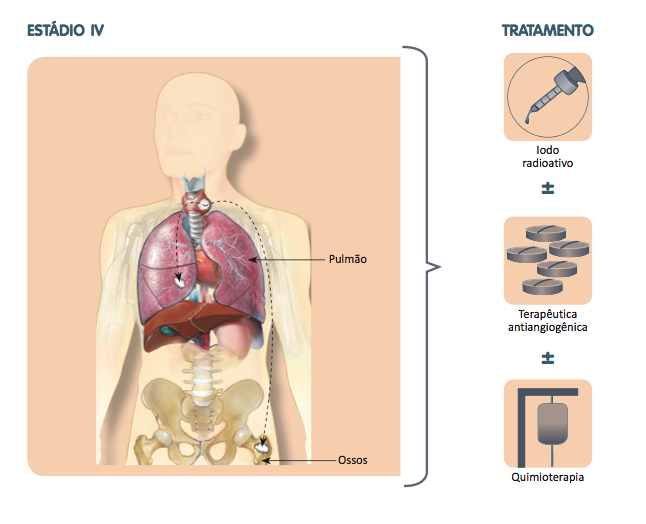
Em geral, o tratamento do câncer de tireoide é cirúrgico (tireoidectomia total ou parcial) e leva em consideração o tipo e a gravidade da doença. Para os subtipos papilífero e folicular, em pacientes com tumores grandes, maiores que 4cm, com comprometimento linfonodal ou metástases à distância, é recomendada tireoidectomia total com ressecção ampla e retirada dos linfonodos acometidos. Já os tumores menores que 4cm, sem doença a distância ou linfonodos comprometidos, podem ser tratados inicialmente com tireoidectomia total ou parcial, também chamada de lobectomia, na qual apenas um lado (lobo) da glândula é retirado. Para lesões bem pequenas, menores que 1cm, sem evidência de metástases ou invasão local, a vigilância ativa, ou seja, acompanhamento médico com exames de imagem periódicos, pode ser considerada. Rouquidão e queda de cálcio são complicações da tireoidectomia associadas a lesões de estruturas como os nervos laríngeos e as glândulas paratireoides durante a cirurgia. O paciente operado, inicialmente, não recebe reposição de hormônios tireoideanos durante algumas semanas após a cirurgia. Depois da tireoidectomia total, se houver células tireoidianas malignas remanescentes em qualquer lugar do corpo, elas estarão ávidas por iodo, característica que facilita sua detecção e destruição através da administração do iodo radioativo. O tratamento com iodo radioativo não é recomendado de rotina para todos os pacientes com tumores de tireoide. Este tratamento deve ser recomendado para pacientes com tumores maiores que 1cm, com invasão capsular, que se estendem além da tireoide ou que tenha comprometimento linfonodal. Também deve ser indicado para todos os pacientes com tumores maiores que 4cm independente de outros fatores de risco. Na doença metastática, a iodoterapia é feita nos casos em que há captação das lesões na Pesquisa do Corpo Inteiro com Baixas Doses de Iodo Radioativo, exame diagnóstico geralmente abreviado como PCI. Além da iodoterapia deve ser feita a supressão do TSH com levotiroxina que também substituirá os hormônios que deixaram de ser produzidos pela tireoide. O TSH, hormômio tireoestimulante, é o responsável pelo crescimento da tireoide e também das células cancerígenas, portanto, é importante mantê-lo suprimido para diminuir as chances de recidiva da doença. O tratamento é bem tolerado. Os efeitos colaterais são de pequena intensidade: cansaço, náusea, alteração do paladar, sensação de boca seca e desconforto na região do pescoço. Se houver necessidade, a aplicação de iodo radioativo pode ser repetida mais de uma vez, desde que em períodos espaçados. Aconselha-se às pacientes que fizerem esse tipo de tratamento não engravidar por pelo menos seis meses a um ano a fim de evitar riscos para o feto. Quando os carcinomas papilíferos e foliculares não respondem a esse tratamento, é possível recorrer à terapia alvo. Radioterapia, associada ou não à quimioterapia, é recomendada na ocorrência de tumores mais agressivos, como o carcinoma anaplásico. Os tumores de tireóide, geralmente, são de bom prognóstico. Quando o tumor encontra-se nos estágios I e II, confinado à tireoide, ou no estágio III, invadindo órgãos vizinhos ou os linfonodos regionais da região cervical, as chances de cura são muito elevadas.
Atualização: Dra. Ana Paula Garcia Cardoso – CRM: 116987 Oncologista Clínica no Hospital Israelita Albert Einstein Apoio: Dr. Daniel Vargas Pivato de Almeida – CRM: DF 27574 Oncologista Clínico no Grupo Oncoclínicas, Brasília-DF Vídeo: Dr. Marcos Magalhães


